Vulvitis
Eine Vulvitis ist eine Entzündung der äußeren weiblichen Genitalorgane. Dass jede Frau in ihrem Leben mindestens einmal an einer Vulvitis leidet, verdeutlicht, wie weit die Erkrankung tatsächlich verbreitet ist.
Mediziner differenzieren grundsätzlich zwischen einer infektiösen und einer nicht-infektiösen Vulvitis. Dieses Krankheitsbild bezieht sich ausschließlich auf die äußeren Genitalbereiche. Bei einer fehlenden oder unzureichenden Behandlung kann sich jedoch die Entzündung auch auf den inneren Teil der Geschlechtsorgane ausbreiten: Die Folge ist dann eine sogenannte Vulvovaginitis.
Hier erfahren Sie alles Wichtige zu diesem Thema.

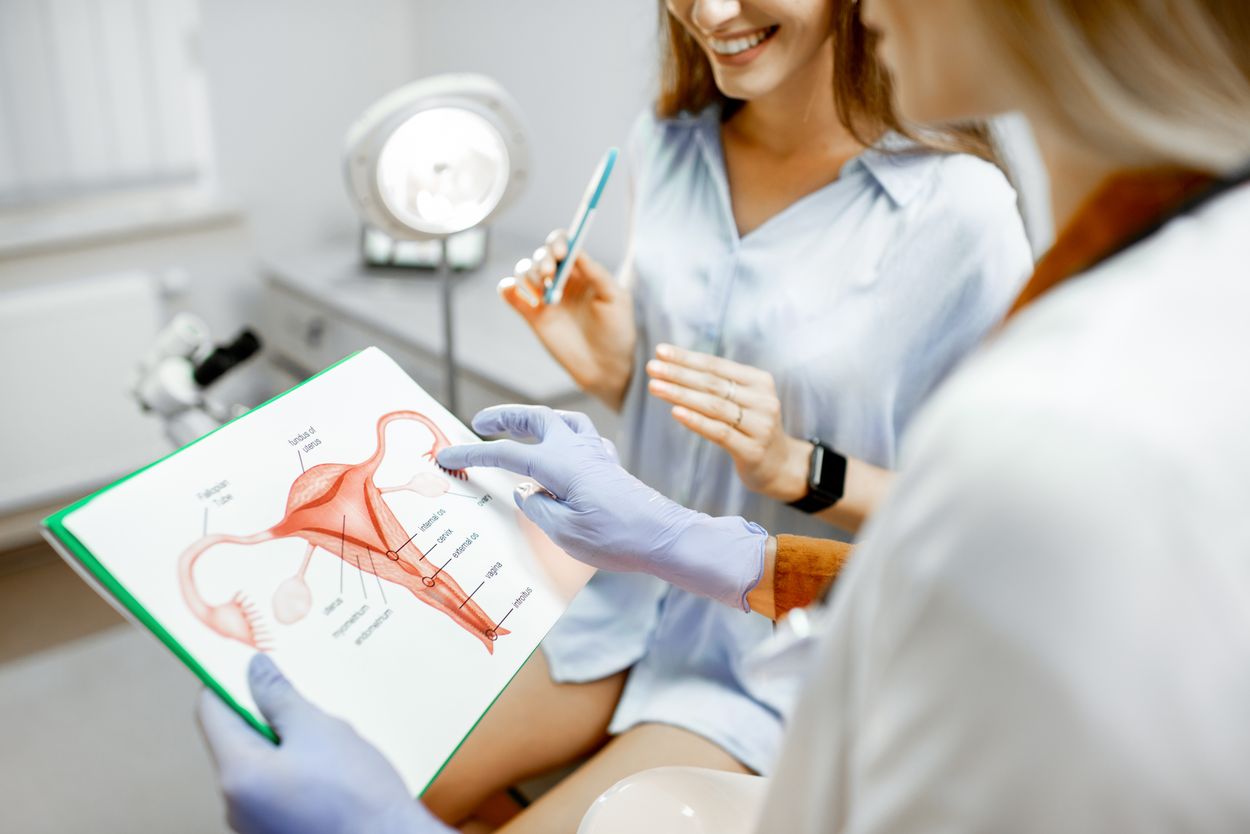
Kleine Anatomiekunde – die Vulva
Die Vulva bezeichnet die äußerlich sichtbaren weiblichen Genitalorgane. Die Vulva zählt in der Medizin zu den primären Geschlechtsorganen und umfasst:
Venushügel (Mons pubis – naturgemäß haarbedeckter Schamhügel).
Äußere, große Vulvalippen/Schamlippen (Labia majora)
Innere, kleine Vulvalippen/Schamlippen (Labia minora)
Kitzler (Klitoris-Eichel und Klitorisvorhaut)
Scheidenvorhof
Bartholin-Drüsen (Glandula vestibularis major):
Hierbei handelt es sich um zwei kleine, ungefähr erbsengroße Drüsen, die im unteren Bereich der kleinen Schamlippen sitzen. Die Bartholin-Drüsen befinden sich tief unter der Haut und sind somit nicht fühlbar. Gemeinsam mit anderen Drüsen sorgen sie durch ihr abgesondertes Sekret für die Befeuchtung der Scheide beim Geschlechtsverkehr (Lubrikation).
Die beiden kleinen Schamlippen begrenzen den Scheidenvorhof, in dem sich die Harnröhrenmündung, der Vaginaleingang (Scheideneingang) sowie die Ausführungsgänge der Bartholin-Drüsen befinden. Die Schamlippen schützen zum einen den Scheideneingang und versorgen zum anderen die zarte Vaginalschleimhaut über verschiedene Drüsensekrete mit ausreichend Feuchtigkeit.
Ist die Scheide nämlich zu trocken, kommt es nicht nur zu Schmerzen beim Geschlechtsverkehr, sondern auch zu einem Brennen sowie zu Juckreiz in der Vagina. Darüber hinaus besteht eine erhöhte Entzündungs- und Infektanfälligkeit. Nur durch einen ausreichend vorhandenen Scheidenausfluss kann die Abwehr von Krankheitserregern erfüllt werden.
Der Damm trennt die weibliche Scham (Vulva) vom Analbereich ab. Die innen liegende Scheide (Vagina) ist die Verbindung der Vulva mit dem Muttermund sowie der Gebärmutter.
Das passiert bei einer Vulvitis
Eine Vulvitis bezeichnet eine Entzündung der äußeren weiblichen Genitalorgane.
In diesem Bereich kommt es zu flächenartigen, entzündlichen Hautveränderungen. Dabei unterscheiden Mediziner zwei Formen der Vulvitis:
Primäre Vulvitis
Hier beschränkt sich die Entzündung nur auf die Vulva. Experten sehen allergische Körperreaktionen als Hauptgrund für die Entstehung einer primären Vulvitis, doch auch psychologische Gründe können dieser Form der Vulvitis zugrunde liegen.Sekundäre Vulvitis
Zu einer sekundären Vulvitis kann es als Folge einer Infektion im Harnwegs- oder Analbereich kommen, so etwa aufgrund einer Kolpitis (Scheidenentzündung), eines Madenwurmbefalls oder infolge von Geschlechtskrankheiten.
Auch eine Allgemeinerkrankung kann eine sekundäre Vulvitis verursachen.
Bei der Vulvitis ist noch eine weitere Differenzierung erforderlich, nämlich zwischen einer infektiösen sowie einer nicht-infektiösen Vulvitis. Während die infektiöse Vulvitis von Krankheitserregern hervorgerufen wird, ist die nicht-infektiöse Vulvitis meistens auf eine Überempfindlichkeit der Vulva – oder häufig auch auf einen Östrogenmangel – zurückzuführen.
Im ICD-10, dem internationalen Krankheitsverzeichnis, findet sich die Vulvitis im Kapitel „Entzündliche Krankheiten der weiblichen Beckenorgane“ unter der Nummer N77.1.
Symptome
Obwohl verschiedene Ursachen eine Vulvitis hervorrufen können, zeigen sich fast immer dieselben Krankheitssymptome:
Brennende Schmerzbeschwerden
Juckreiz
Wundgefühl
Berührungsschmerz
Örtliche Schwellungen
Wärmegefühl
Nässen
Rötungen
Vermehrter Scheidenausfluss (Fluor genitalis)
Schmerzen beim Geschlechtsverkehr
Ggf. geschwollene Lymphknoten im Leistenbereich
Schmerzen beim Urinieren.
Ist ein Genitalherpes für die Vulvitis verantwortlich, treten darüber hinaus kleine flüssigkeitsgefüllte Bläschen auf. Das klare enthaltene Sekret ist hochinfektiös.
Im Fall einer HPV-Infektion entstehen sogenannte Feigwarzen (Condylomata acuminata): Hierbei handelt es sich um eine der häufigsten Geschlechtskrankheiten.
Verlauf
Grundsätzlich ist eine Vulvitis unkompliziert behandelbar, sodass ein schwerer Krankheitsverlauf sehr selten ist. Herpesinfektionen sind nicht heilbar: Die akute Vulvitis kann zwar therapiert werden, doch die verursachenden Herpesviren bleiben schlummernd im Körper zurück und können beispielsweise bei Stress oder im Rahmen der Menstruation wieder reaktiviert werden. Infolgedessen kann eine erneute Vulvitis auftreten.
Steckt sich eine schwangere Frau kurz vor der Geburt mit dem Herpes Virus an, so besteht ein erhöhtes Risiko, das Baby während des Geburtsvorgangs mit dem Virus zu infizieren. Ein Neugeborenen-Herpes ist mit einer hohen Sterblichkeit verbunden und aus diesem Grund muss eine Infektion durch einen Kaiserschnitt verhindert werden.
Im Verlauf einer Vulvitis kann es zu verschiedenen Komplikationen kommen. So können die betroffenen Frauen unter einem belastenden Juckreiz leiden. Das mindert nicht nur das eigene Wohlbefinden und die Lebensqualität, sondern kann auch zu weiteren Beschwerden wie Rötungen oder Blutungen infolge des Kratzens führen.
Das brennende Gefühl beim Wasserlassen kann ein Vermeidungsverhalten nach sich ziehen, das häufig Nierenbeschwerden hervorrufen kann. Bei vielen betroffenen Frauen kann eine Vulvitis auch zu vergrößerten Lymphknoten führen, was wiederum Beschwerden wie etwa Fieber nach sich ziehen kann. Die häufigste Folgekomplikation einer Vulvitis ist aber die Ansteckung des Sexualpartners.
Es kann zu einer erneuten Infektion der Vagina kommen. Im schlimmsten Fall kann auch der Gebärmutterhals, die Gebärmutter, die Eierstöcke und die Eileiter von der Entzündung betroffen sein. Eine Infektion dieser inneren Geschlechtsorgane kann eine Infertilität (Unfruchtbarkeit) nach sich ziehen.
Ursachen und Risikofaktoren
Da die Vulva anatomisch in der Nähe von Anus und Vagina liegt, ist sie besonders anfällig für schädigende Außenfaktoren wie Viren, Bakterien oder Pilze.
Ursachen der primären Vulvitis
Eine primäre Vulvitis wird vor allem durch eine exogene Schädigung hervorgerufen, das bedeutet, dass Einflüsse außerhalb des Organismus zu den entzündlichen Hautveränderungen an der Vulva führen.
Zu den Auslösern gehören:
Allergische Körperreaktionen
Der Körper reagiert mit einer Überempfindlichkeit auf Pflegeprodukte wie zum Beispiel Waschmittel, Seifen, Intimsprays, synthetische Kleidungsfasern oder bestimmte Medikamente wie Antibiotika.

Bakterielle Infektionen
Bakterien können ebenfalls eine Vulvitis hervorrufen. Zu den Erregern gehören zum Beispiel:
Staphylokokkus aureus
Kolibakterium (Escherichia coli)
Streptokokken
Gonokokken (Verursacher der Gonorrhoe/Tripper)
Chlamydien oder
Treponema Pallidum (Syphilis-Erreger).
Bakterielle Vulva-Infektionen sind zum Beispiel die Follikulitis oder auch die Bartholinitis. Im Fall einer Bartholinitis kommt es zu einer Entzündung des Ausführungsganges eines der beiden Bartholin-Drüsen. Diese Infektion ruft starke Schmerzen und zudem eine einseitige Schwellung hervor. Die Schwellung kann sogar so groß wie ein Tennisball werden! In einem solchen Fall ist ein operativer Eingriff kaum vermeidbar.
Bei einer Follikulitis entzündet sich im Vulva-Bereich ein Haarfollikel. Das kann sich schließlich bis zu einem Abszess erweitern. Verschmelzen mehrere nebeneinanderliegende Entzündungsherde miteinander, entsteht ein Karbunkel, der durch einen chirurgischen Eingriff entfernt werden muss. Als Hauptursache sehen Mediziner die Zuckerkrankheit Diabetes mellitus als zugrunde liegende Erkrankung an.
Virale Infektionen
Eine Vulvitis kann auch durch Viren hervorgerufen werden, so etwa durch einen Genitalherpes oder durch humane Papillomaviren (HPV).

Sekundäre Vulvitis - Ursachen
Von anderen Genitalbereichen ausgehende Infektionen gelten Medizinern zufolge als häufigster Grund einer sekundären Vulvitis. In den meisten Fällen werden dabei Erreger durch den kontaminierten Scheidenausfluss weiter zur Vulva geleitet.
Hefepilze wie zum Beispiel Candida albicans gelten als Auslöser von Scheidenpilzinfektionen.
Geißeltierchen (zum Beispiel Trichomonaden) rufen häufig eine Vaginitis (Scheidenentzündung) hervor.
Parasiten wie etwa Madenwürmer aus dem Darm, Filzläuse oder Krätzmilben können ebenfalls eine sekundäre Vulvitis hervorrufen.
Veränderungen im Hormonhaushalt, zum Beispiel in den Wechseljahren. Insbesondere ein Östrogenmangel spielt eine große Rolle.
Hautkrankheiten wie Psoriasis (Schuppenflechte) oder ein chronisch-entzündlicher Hautausschlag. Im letzteren Fall sprechen Mediziner von einer seborrhoischen Dermatitis.
Harnwegsinfekte
Geschwächte Immunabwehr zum Beispiel bei Krebserkrankungen oder HIV
Grunderkrankungen wie Diabetes mellitus.
Weitere mögliche Vulvitis Ursachen sind auch vernachlässigte oder übertriebene Hygienemaßnahmen sowie Verletzungen im Bereich der äußeren Genitalorgane (zum Beispiel durch Kratzen oder Rasieren): Das bietet krankmachenden Bakterien, Viren und Pilzen eine Eintrittspforte und ermöglicht ihnen die Vermehrung und Ausbreitung.
Therapie
Welche Vulvitis-Behandlung richtig ist, hängt von der zugrunde liegenden Ursache ab.
Um krankmachende Erreger abzuwehren, können lokale Maßnahmen angewendet werden, so beispielsweise Cremes, Sitzbäder, Salben oder Zäpfchen. Welches Präparat im Einzelfall zum Einsatz kommt, hängt von der Art des Erregers ab. Bakterielle Infektionen müssen immer antibiotisch therapiert werden. Bei Pilzinfektionen werden sogenannte Antimykotika angewendet. Sind Würmer die Ursache einer Vulvitis, kommt ein Wurmmittel (Anthelminthikum) zur Anwendung.
Begleitend können auch juckreizlindernde Salben belastende Symptome mindern.
Liegt ein Krätzmilben- oder Filzlausbefall vor, wird äußerlich die Substanz Lindan angewendet. Herpesviren-Infektionen können bis heute nicht geilt werden. Lediglich die Beschwerden lassen sich mit sogenannten Virustatika therapieren.
Ist die Vulvitis durch allergische Reaktionen hervorgerufen worden, so muss der Allergieauslöser sofort gemieden werden. In einem solchen Fall klingen die Beschwerden dann auch rasch ab.
Ist eine Geschlechtskrankheit wie zum Beispiel eine Chlamydien-Infektion, Syphilis oder eine Gonokokken-Infektion der Auslöser einer Vulvitis, so muss nicht nur die Erkrankung selbst behandelt werden, sondern auch der Sexualpartner.
Liegt ein Abszess vor, beispielsweise bei einer Bartholinitis, so wird dieser chirurgisch unter lokaler Anästhesie eröffnet. Die Zyste wird durch die behandelnde Ärztin bzw. der Arzt eröffnet und mit der Außenhaut vernäht. Der so entstandene größere Drüsenausgang soll gleichzeitig verhindern, dass die Bartholin-Drüse erneut verstopfen kann.
Bei Feigwarzen wird zunächst nur geschaut, ob sich diese unter Umständen von selbst zurückbilden. Für den Fall, dass das nicht geschieht, können Substanzen wie zum Beispiel Trichloressigsäure zur Anwendung kommen. Eine weitere Therapiemöglichkeit ist die Warzenentfernung mittels Elektroschlinge oder Laser.
Eine nicht-infektiöse Vulvitis kann zum Beispiel durch Kamillensitzbäder behandelt werden. Entzündungshemmende und schmerzstillende Arzneimittel können Schmerzbeschwerden wirksam lindern und somit die Vulvitis-Behandlung sinnvoll ergänzen.
Was Sie selbst tun können
Zur Vorbeugung einer Vulvitis sollten Sie unbedingt eine übertriebene Intimhygiene vermeiden. Verzichten Sie auch auf die Verwendung von Intimdeos, aggressiven Seifen oder Waschlotionen. Die Intimhygiene sollte aber auch nicht vernachlässigt werden.
Achten Sie nach dem Toilettengang auf die richtige Wischrichtung: Nach dem Stuhlgang wird immer von vorne nach hinten gewischt, das bedeutet von der Vulva zum After hin.
In Saunen, Freizeit- und Schwimmbädern sollten Sie nur Ihr eigenes Handtuch verwenden. Nasse Badeanzüge sollten immer gegen einen trockenen getauscht werden.
Verzichten Sie im Alltag auf synthetische und enganliegende Unterwäsche. Viel besser sind atmungsaktive Unterwäsche aus Baumwolle.
Mit Kondomen können Sie sich vor sexuell übertragbaren Krankheiten wie Tripper, Gonorrhoe oder Chlamydien schützen.
Auch eine HPV-Impfung gegen bestimmte humane Papillom-Viren bietet einen effektiven Schutz vor einer Vulvitis.








